
ふるえ・動作が遅くなった(パーキンソン病)

ふるえ・動作が遅くなった(パーキンソン病)
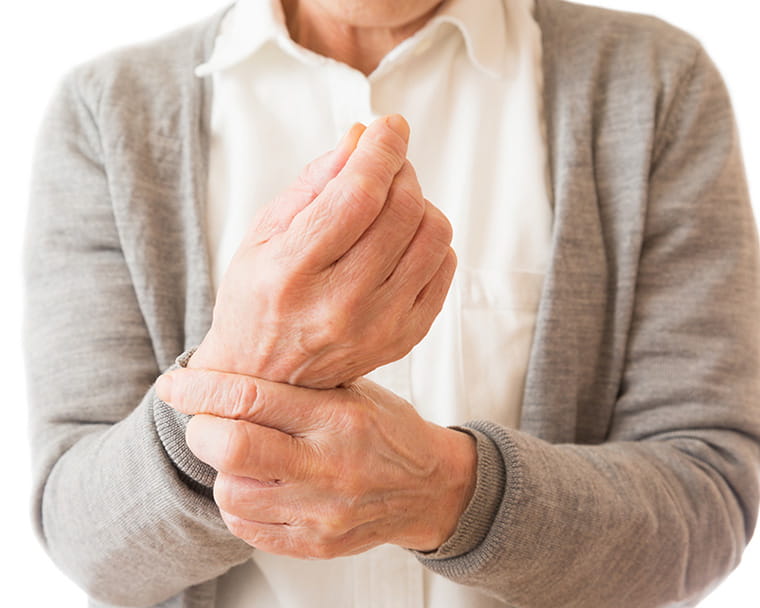
以下の項目にいくつか当てはまる方は、一度ご相談ください。
パーキンソン病は「早く見つけるほど生活の質を保てる病気」です。
現在は薬物療法・デバイス治療など治療選択肢が大きく進歩しています。
いくつか該当する症状がある場合は「年齢のせい」と自己判断せずお気軽にご相談ください。
パーキンソン病は、脳の「黒質」という部位の神経細胞が徐々に減少し、神経伝達物質「ドパミン」が不足することで発症する神経変性疾患です。日本では65歳以上の約100人に1人が罹患しており、高齢化に伴い患者数は増加しています。指定難病(特定疾患)に認定されており、医療費助成の対象となります。
パーキンソン病の主な運動症状には以下の4つがあります。
① 静止時振戦(安静にしているときのふるえ) じっとしているときに手や足が規則的にふるえます。動かすと止まることが多く、緊張すると強くなる傾向があります。
② 筋強剛(筋肉のこわばり) 全身の筋肉がこわばり、関節を動かすと抵抗感があります。肩こり・腰痛として自覚されることもあります。
③ 動作緩慢(すべての動作がゆっくりになる) 着替え・食事・歩行など、日常のあらゆる動作に時間がかかるようになります。字が小さくなる「小字症」、顔の表情が乏しくなる「仮面様顔貌」もこれに含まれます。
④ 姿勢反射障害(バランスが取れなくなる) 転倒しやすくなります。進行とともに前傾姿勢が強まり、歩き出しに足がすくむ「すくみ足」が出現することもあります。
近年の研究により、運動症状よりも前から以下の非運動症状が現れることが分かっています。これらは早期診断の重要な手がかりです。
早期診断ではこれらの症状が重要な手がかりとなります。
「ふるえ」や「動きにくさ」の原因はパーキンソン病だけではありません。治療方針が大きく異なるため、正確な診断が非常に重要です。
パーキンソン病と混同されやすい最も多い疾患です。安静時ではなく、動作をしているときや姿勢を保っているときにふるえが出るのが特徴です(字を書く、コップを持つなど)。ドパミンは関係しておらず、治療薬も異なります。
パーキンソン病に似た症状を呈するが、レボドパへの反応が乏しく、DBS治療の適応にならない疾患群です。正確な鑑別診断が治療方針を決定するうえで不可欠です。
胃腸薬・精神科の薬など、一部の薬の副作用でパーキンソン病に似た症状が出ることがあります。原因薬剤の中止で改善するケースが多く、見逃さないことが重要です。
パーキンソン病の治療は、症状・年齢・生活背景・病期に合わせて個別に組み立てます。「薬物療法」→「リハビリテーション」→「デバイス補助療法(DBS等)」を組み合わせながら、生活の質を長く維持することを目標とします
パーキンソン病治療薬は、大きく以下のグループに分かれます。病期・年齢・症状に応じて複数の薬を組み合わせて使用します。
レボドパ製剤(L-ドパ)— 最も効果の高い基本薬 脳内でドパミンに変換される薬です。パーキンソン病治療の中心で、ほぼすべての患者さんが使用する最強の治療薬です。初期は効果が安定していますが、長期使用で「ウェアリングオフ(薬効の波)」が生じることがあります。
ドパミンアゴニスト ドパミン受容体に直接作用する薬です。レボドパより効果はやや弱いものの、1日1回服用タイプが多く、長時間作用します。比較的若い患者さん(65歳以下)では、まずドパミンアゴニストから開始することもあります。
補助薬(MAO-B阻害薬・COMT阻害薬・アデノシンA2A受容体拮抗薬など) レボドパの効果を延長・補強する薬です。ウェアリングオフへの対策として追加されます。
ウェアリングオフ(薬効の波)への対応 病気が進行すると、レボドパの効果が切れる時間帯(オフ)が出てきます。これがウェアリングオフです。薬の種類・量・服用タイミングの細かな調整が必要で、これが専門医による継続診療の重要な役割のひとつです。
薬物療法と並んでリハビリテーションは非常に重要です。パーキンソン病に特化したリハビリとして「LSVT LOUD(発声・嚥下)」「LSVT BIG(大きな動作を意識した運動療法)」などが有効とされています。「薬で動けるようになった状態でリハビリを行う」ことが効果を最大化します
脳深部刺激療法(DBS)、レボドパ/カルビドパ配合剤持続経腸療法(LCIG)およびホスレボドパ・ホスカルビドパ持続皮下注療法があります。薬物療法で効果が不十分な場合には、専門施設と連携し外科的治療を検討することがあります。
当院の院長はアメリカにおいて約6年間にわたりDBSを学び、帰国後約15年間京都きづ川病院および福岡山王病院においてDBSを行い、数多くのパーキンソン病の患者さんの診療にあたってきました。現在も九州大学病院脳神経外科において非常勤講師としてDBSを行っています。
脳の深部(視床下核または淡蒼球内節)に細い電極を埋め込み、前胸部に植込んだ刺激装置から電気パルスを送ることで、運動症状を改善する治療です。パーキンソン病に対するDBSは世界で30年以上の歴史があり、保険が適用されます。
DBSの主な効果
DBSの適応の目安
費用について 健康保険が適用されます。難病医療費助成(特定疾患医療受給者証)をお持ちの方はさらに自己負担が軽減されます。また高額療養費制度の対象となります。
刺激装置の種類 非充電式(電池寿命3〜5年)と充電式(約15年以上使用可能)があり、患者さんの生活スタイルに合わせて選択します。
レボドパをゲル状にして、胃ろうから小腸へ24時間持続投与する治療です。血中濃度を安定させることで、ウェアリングオフとジスキネジアを同時に改善します。
皮下(腹部など)への持続注射でレボドパを安定供給する、比較的新しいデバイス治療です。手術が不要で体への負担が少ない点が特徴です。クリニックでも導入が可能です。
パーキンソン病は指定難病(難病法による医療費助成制度の対象)に認定されています。
特定医療費(指定難病)助成の対象となる条件
助成を受けると、医療費の自己負担が大幅に軽減されます。申請は福岡市の保健所(または最寄りの保健所)で行います。また、介護保険・身体障害者福祉法による支援も利用できる場合があります。申請方法については診察時にご相談ください。
パーキンソン病は治療選択肢が多く、患者さんの症状・年齢・生活背景によって最適な方針が異なります。「どの薬をどう調整するか」「いつデバイス治療を検討するか」において経験豊富な専門医の判断が特に重要です。
院長は米国にて約6年間DBS(脳深部刺激療法)を専門的に研鑽し、帰国後は京都きづ川病院・福岡山王病院において約15年間DBSを担当。現在も九州大学病院脳神経外科の非常勤講師としてDBSを継続して実施しており、DBSを含めたパーキンソン病診療の経験が豊富にあります。
「いずれDBSを含めたデバイス療法が必要になるかもしれない」という時期から専門医が関わることで、最適なタイミングでの治療移行がスムーズに行えます。
パーキンソン病は長い経過をたどる病気です。「外来に通えているうちはクリニック、通えなくなったら別の先生へ」ではなく、当院では外来から訪問診療を一体的に提供することで、病気のどのステージでも同じ医師・同じクリニックが継続的にサポートします。
ふるえの原因はさまざまで、「安静にしているときにふるえる」のがパーキンソン病の特徴です。動作中のふるえは本態性振戦である可能性があり、治療方針が全く異なります。自己判断せず、まず専門医に診てもらうことをお勧めします。
現時点で病気の進行そのものを止める治療はありませんが、薬物療法・リハビリ・デバイス治療を組み合わせることで、長期にわたって生活の質を高い水準に保つことができます。「コントロールして生きる病気」として向き合うことが大切です。
ふるえ・動作の遅さ・歩きにくさが続く・または悪化する場合は、早めに受診することをお勧めします。パーキンソン病は早期診断・早期治療開始が予後に大きく影響します。
DBS手術は脳神経外科では比較的確立された手術であり、30年以上の歴史があります。ただし脳への電極埋め込みを伴うため、適応の慎重な判断が重要です。当院院長はDBSの豊富な経験を持ち、手術の適否・リスク・効果について丁寧にご説明します。
保険適用されます。難病医療費助成の対象となっている方はさらに費用負担が軽減されます。また高額療養費制度も適用されます。
指定難病(難病法第5条)に認定されています。一定の重症度基準を満たす方は医療費助成を受けることができます。
多くのパーキンソン病(孤発性)は遺伝性ではありません。一部(5〜10%程度)に遺伝性のケースがありますが、全体としては遺伝することは多くありません。
最大の違いは「どのときにふるえるか」です。じっとしているときにふるえるのがパーキンソン病(安静時振戦)、動作中・姿勢保持中にふるえるのが本態性振戦(動作時振戦)の典型的な特徴です。ただし重複することもあるため、専門医による診察が重要です。
40歳以下での発症は「若年性パーキンソン病」と呼ばれますが、全体の5〜10%程度です。50代以降で急増し、65歳以上では100人に約1人が罹患するとされています。
紹介状なしでも受診いただけます。初診の方はWEB予約をご活用ください。